Tener que operarse de hernia discal nunca es plato de buen gusto. La mayor parte de las personas afectadas de una hernia preferirían intentar evitar la operación utilizando medios conservadores y, sin duda, habrán elegido la actitud más acertada. Pero en algunas ocasiones, ninguno de los remedios físicos, fármacos o reposo resuelven los síntomas y la cirugía es el único horizonte, especialmente si la funcionalidad del nervio empieza a deteriorarse, amenazando con dejar secuelas permanentes. La foraminoscopia es la respuesta y ha venido para quedarse.
Ventajas de la foraminoscopia
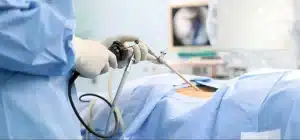
¿Qué les parecería a los pacientes una técnica quirúrgica que no precisara anestesia general ni estancia hospitalaria, que utilizase una vía de acceso natural al conducto espinal sin agredir estructuras sanas, que les permitiese salir andando del quirófano sin dolor, con una cicatriz de 6 milímetros y sin tener que asumir un riesgo superior al habitual? Suena bien, ¿verdad?
El temor natural a la cirugía está especialmente extendido en el caso de la espalda, debido al «mito de la silla de ruedas». Esta pesadilla está tan arraigada en la cultura española que una conversación en la consulta sobre los riesgos reales de la cirugía, no sólo los riesgos teóricos, suele aliviar bastante el pánico. No obstante, la cirugía tradicional no deja de tener ciertos riesgos y unas condiciones específicas de duración, estancia, recuperación, etc., debidas a la «agresión» necesaria que supone el abordaje quirúrgico. Es por esto que la foraminoscopia, y la endoscopia lumbar en general, vienen a resolver gran parte de estas objeciones y facilitan la decisión del paciente a la hora de considerar ser sometido a cirugía lumbar.
Esta técnica se practica a través de un tubo de pequeño diámetro el cual se introduce a través del foramen de conjunción o foramen neural, el mismo agujero por el que las raíces del nervio ciático salen de la columna lumbar hacia la pierna. Esta vía natural permite acceder al canal raquídeo sin eliminar estructuras como el ligamento amarillo o la articulación y sin generar hematomas ni fibrosis en la zona de abordaje.

La técnica
Todo esto se consigue sin perder la capacidad de visualizar las estructuras nobles que deben ser preservadas, gracias a un microendoscopio. El guiado del endoscopio se realiza mediante radioscopia intraoperatoria, posicionándolo ya de forma planificada en el punto de entrada y orientación ideales para cada hernia discal, dependiendo de su localización exacta dentro o fuera del canal o considerando si hay algún tipo de migración superior o inferior.


Una vez situados en la posición correcta, un sistema de circulación permanente de suero salino permite una visibilidad clara, lavando los pequeños sangrados que se producen durante la disección y también arrastrando las virutas de hueso que se generan cuando utilizamos el motor para ampliar la ventana ósea de trabajo.
La intervención termina cuando se comprueba visualmente la descompresión completa del nervio afectado. Y simplemente se retira el canal de trabajo y se cierra la mínima incisión cutánea con un único punto de sutura subcutáneo. Un par de horas más tarde, dependiendo del tipo de anestesia que se haya empleado, el paciente puede marcharse caminando a casa. Aunque eso no implica que no deban existir ciertos cuidados durante la recuperación, algo que hay que advertir a los pacientes, que tienden aactuar como si nada hubiera pasado. Y la prudencia es también importante en estas circunstancias.
Limitaciones
Si bien la literatura médica apoya el uso de foraminoscopia, también conocida como abordaje transforaminal endoscópico, en un número relavante de procesos, hay casos en los que es preferible otro tipo de endoscopia, la endoscopia interlaminar, que, aunque requiere la apertura del canal como en cirugía abierta, permite mayor flexibilidad en el acceso a algunos procesos como las hernias migradas, o al espacio L5-S1, donde la cresta ilíaca impide una buena maniobrabilidad en el foramen L5-S1.
Conclusiones
La foraminoscopia está llamada a convertirse en el gold standard del tratamiento quirúrgico de la hernia discal. A pesar de ello, no todos los casos pueden ser tratados por esta vía, especialmente a nivel del disco lumbosacro, donde la anatomía de cada paciente y la localización de la lesión en el canal son factores críticos para el acceso.

Videoconsulta con Dr. Ferrández Sempere
VIDEOCONSULTA
VideoConsulta es un servicio a distancia para los pacientes que desean contrastar otras opiniones sobre patologías, tratamientos o cirugía de espalda. Este servicio de Segunda Opinión Médica se realiza a través de la web, por medio de formularios y envío de pruebas a la nube.
Tras el estudio de toda la documentación, se programa una cita online a través de videoservidores como Meet, Teams o Zoom y de esa forma podrá expresar con detalle sus inquietudes y recibir consejos y una valoración acerca de la conveniencia de unos y otros tratamientos.
La decisión para ser sometido a cirugía de la espalda debe tomarse con toda la información posible. Y es absolutamente recomendable escuchar la opinión de más de un especialista, porque la orientación terapéutica de los problemas está muy condicionada por la formación y experiencia de cada profesional. Nunca hay una única solución para cada problema de espalda, pero la importancia de tener una visión global y de poder optar por un enfoque de más conservador a más agresivo en razón de la gravedad de la situación, es impagable.
El Dr. Ferrández Sempere es un profesional cercano y su amplia experiencia en todo tipo de abordajes a la columna vertebral, elimina el sesgo de selección en la técnica, que en ocasiones impide aprovecharse de las ventajas de intervenciones menos habituales como los abordajes anteriores, mínimamente invasivos o endoscópicos o de otros enfoques conservadores como técnicas de medicina regenerativa o del dolor. No dude en tomar la decisión de una Segunda Opinión médica.
En caso de no recibir respuesta en el tiempo esperado, por favor, escriba directamente a in**@********as.com











8 respuestas
Hola Doctor
Hace 2 años me diagnosticaron una hernia discal L5-S1 dorsomedial izquierda con degeneración discal y rectificación lumbar .
Desde entonces he tenido dolor constante, pero no incapcitante entorno a 3 en la escala de dolor. A los tres meses de diagnoticarme la hernia me empezó una sensación de quemazón en la cara interior del muslo.
Dicha quemazón tanto mis fisios como algunos neurocirujanos la asociaron a un posible problema de sindrome de piramidal; pero lo cierto es que esa sensación lleva conmigo todo este tiempo. Incluso en los periodos asintomáticos lumbares, la quemazón sigue.Lo extraño de la msima es que solo me aparece cuando estoy sentado en una silla o coche; pero no aparece cuando estoy sentado en el baño.
En todo este tiempo he adelgazado 12 kilos, he hecho 2 tratamientos de rehabilitación en hospital, natación , pilates, gimansia de fortalecimiento y flexibilización. He acudido a acupuntura, quiropracticos, osteópatas y fisios. He estado en tratamiento en Unidad del dolor 1 año y durante ese periodo me han hecho 2 infiltraciones y una epidirulisis. He tomado diazepan, tramadol, lyrica y yurelax durante un año.
Aunque he tenido periodos asintomáticos; estos han sido muy breves (10 dias).
Me han hecho 3 electromiogramas y todos ellos han dado negativo en afectación neuronal.
Desde este verano en que tras un periodo de 10 dias asintomático me encontraba muy bien, comencé a correr y con muy buenas sensaciones. Pero tras 15 dias corriendo me empezaron a doler los isquiones, el cuello lo tengo constantemente contracturado, me ha aparecido una trocanteritis bilateral, tengo también quemazón constante en la zona de las nalgas y en la planta y talón del pie izquierdo las tengo casi siempre frias y con excesiva sensibilidad cuando ando o estoy de pie.
cuando ahgo estriameintos es como si la zoan izqueirda de mi ceurpo estuviera mucho mas tensioando toda ella que el derecho.
¿Quería preguntarle si estos cambios a peor que ha sufrido mi cuerpo puede ser todo debido a la hernia y una deficiencia nerviosa que posiblemente me esté causando?. Incluso he llegado a pensar que empezaba poco a poco a tener fibromialgia. Aunque me esfuerzo fisicamente en estar bien, es como si mi cuerpo a cada a esfuerzo fisico correspondiese con un nuevo síntoma muscular a peor. ¿debería ir aun Reumatótologo?
Y finalmente quería preguntarle si la técnica de foraminoscopia podría aplicarse en mi caso y en caso de ser que sí qué médicos u hospitales usan esa técnia?
Muchas gracias.
Miguel A.
Estimado Miguel Angel
He debido despistarme con tu comentario, ya que es de hace meses. Espero que en la actualidad estés mejor y no te hayas operado de esa hernia, ya que ninguno de los síntomas que describes parece estar relacionado con ella. El trabajo de fortalecimiento y cuidados corporales que describes es fundamental, pero tampoco te pases de las recomendaciones habituales de 1 a 3 sesiones semanales. Procura no obsesionarse, especialmente si el dolor no te incapacita. A veces, con el paso de los años va habiendo pequeñas disfunciones en las vías neuronales de la transmisión y percepción del dolor que no corresponden al ninguna causa tratable. Y si bien la Medicina no tiene respuesta para todo, siempre se puede controlar la intensidad del dolor. Te repito que si es a temporadas y poco intenso, no te obsesiones con extraños tratamientos y mucho menos intervenciones. Analgésicos y neuromoduladores pueden ayudarte. La Unidad de Dolor suele controlar este tipo de fármacos.
Un saludo
Hola Doctor
hace ahora 3 años me caí y como consecuencia se rompió mi cadera izquierda, me operaron de una rotura Garden IV , hice fisioterapia en el Hospital y a los 5 meses ya andaba, el problema surge cuando vuelvo a tener una mínima caída sentándome despacio en el suelo, es entonces cuando empiezo a tener dolor en principio tolerable, pero a medida que pasa el tiempo se vuelve indescriptible, me hacen varias pruebas en el Hospital y como la prótesis esta bien, concluye mi cirujano en que aun teniendo un electromiograma donde dice que tengo la L/5 S/1 afectadas, el no puede hacer mas por mi, esto pasa hace dos años, desde entonces todo ha ido a peor, he tenido varias contracturas y he visitados quiromasajistas, osteopatas , de todo, he recurrido a urgencias en el hospital por que el dolor no me deja vivir, no puedo hacer nada, ni sentarme, ni tumbarme, ni andar, nada, hace dos meses me hice un TAC , pedido por un medico amigo mio, el resultado es muy claro.
Tienes una radiculopatía clara en la salida L5-S1 con desplazamiento del disco y (por el electromiograma) con compresión del nervio ciático. Los síntomas son muy claros.
El «agujero» intervertebral está muy disminuido y desplazado
básicamente esto es lo que me dice, no se que puedo hacer, el dolor es una constante en mi vida , he estado tomando tramadol, y para dormir Deprax y Lorazepan, apenas duermo, el dolor me lo impide, los médicos no hacen nada, y yo no se que puedo hacer , tenia 50 años cuando me operaron, ahora tengo 53 y no se a quien acudir para que me quiten este dolor tan espantoso que nunca deja de estar presente, por favor si usted me pudiera indicar que debo hacer, se lo agradecería, ya que nadie se ha tomado la mínima molestia en hacer nada , no hay nada que me calme el dolor, o al menos no me lo han recetado, podría usted orientarme? ya no puedo mas
Estimada Pilar
Si el escáner y la EMG son congruentes entre sí y el diagnóstico es una estenosis foraminal, su solución es quirúrgica. Visite a un cirujano de columna en cuanto pueda.
Un saludo
Hola.
Soy bailarín de 23 años. Hace un año me diagnosticaron de hernia L5-S1, desde entonces he sufrido lumbalgias recurrentes y no he podido volver a bailar como antes pues recaía a loas pocas semanas. La hernia la califican de pequeña todos los médicos, pero desde hace unos 3 meses me ha pinado la ciática y nada ha podido remediar el dolor que no me permite hacer vida normal. Ahora he perdido el reflejo aquíleo y no puedo andar muchos metros aun con muletas. Todos los médicos dicen de operar pero no sé que técnica es la mejor. De momento me realizarían una microcirugía, pero parece ser que me deben cortar una poco de vértebra y no sé que repercusión tendría eso para mi carrera. He leído sobre la operación con endoscopia, e incluso quien sustituye el núcleo del disco. No sé cual recomendaría usted en mi caso.
Muchas gracias. Un saludo.
Estimado José
La cirugía transforaminal puede ser muy interesante para eliminar la ciatica y no cambiar las condiciones de estabilidad actuales de su columna. Pero el dolor lumbar que sufre desde hace tiempo sugiere ña existencia de dicja inestabilidad em el segmento afectado. En ese caso, la mejor opción seria una fijación anterior tipo OLIF para evitar la disrupcion de los elementos lumbares como muscatura, ligamentos, articulaciones, etc.
Un saludo
Buenas tardes Doctor:
Hace 6 meses empecé con un dolor insoportable en la pierna derecha desde el muslo, rodilla y espinilla. Acudo a urgencias y todos los antiinflamatorios y analgésicos que me pusieron no me quitaron el dolor. Ahora sigo con dolor pero controlado gracias a la Pregabalina. En este tiempo me han hecho resonancia magnética donde me diagnostican: hernia discal L2/L3 extruida descendente derecha con comprensión radicular L3 derecha. Protusion central L4/L5. Artrosis facetaria. Espondiloartrosis.
Cómo le comento a día de hoy sigo con dolor y pierna dormida. El electromiogra dice: radiculopatia aguda en miotomas L2-L4 derechos de grado leve moderado.
He hecho rehabilitación, y me han infiltrado 3 veces. Que puedo hacer???
MUCHAS gracias de ante mano por su respuesta.
Estimada Rosa María
Si ya han pasado 6 meses y no consigue mejoría es hora de valorar la opción quirúrgica. Puesto que hay varias lesiones debe ser valorada por un especialista para determinar el tipo y alcance de la cirugía que pùede necesitar.
Un saludo